VOLUME 62, N°2 APRILE-GIUGNO



EDITORIA







Centro Sperimentale per la Promozione della Salute e l’Educazione Sanitaria






(Telefono: 075.585-7357/8036 - *Email: centro.cespes@unipg.it
Via del Giochetto, n°6 - 06126 - Perugia, Italia
Piazzale Severi,1 - 06132 -Perugia, Italia

Etica e risparmio in sanità: due termini inconciliabili?
Ethics and savings in healthcare: two irreconcilable terms?
Graziano Conti*
Sempre più frequentemente di fronte ad un Servizio Sanitario socialmente insostituibile ma
economicamente insostenibile v’è il richiamo spasmodico e sovente fine a se stesso alla
riduzione delle spese e al risparmio. Non che in passato non vi fosse già questa attenzione..
“Non si può pensare alla sanità come azienda, alla salute come prodotto, al paziente come
cliente”. Queste le parole pronunciate dall’allora Arcivescovo di Milano, Carlo Maria Martini,
quando parlò di etica e salute davanti ad una platea attenta e silenziosa, nell’Aula Magna della
Sapienza di Roma in occasione della prima giornata della Conferenza Nazionale della Sanità.
Era il 1999, quasi venti anni fa, e il cardinale Martini pur sottolineando la necessità di ritoccare lo
stato sociale, rappresentava l’esigenza di non smantellarlo e abbandonarlo ai meccanismi di
mercato. Quaranta anni fa, quando nacque il Servizio Sanitario Nazionale il principio fondante
della legge 833/78 era: da ciascuno secondo le sue possibilità, a ciascuno secondo le sue
necessità. L’ingresso delle categorie economiche ha fatto sì che quel principio si modificasse in:
da ciascuno secondo le sue possibilità, a ciascuno secondo le sue necessità, fino al limite
permesso dalle risorse disponibili.
Era in fondo il passaggio dai “Livelli uniformi di assistenza” ai “Livelli essenziali di assistenza”. Ma
come ci siamo arrivati? La medicina moderna ha vissuto lo sviluppo della capacità tecnologica,
l’aumento della complessità delle decisioni cliniche e la difficoltà di offrire una informazione
corretta ed adeguata ai pazienti; al contempo lo stesso sviluppo della tecnologia e della
specializza zione in medicina, sebbene abbia aumentato i successi e anche l’evoluzione del
concetto di salute, ha però accresciuto la distanza tra medico e paziente. Conseguentemente ha
introdotto l’economia industriale e nuovi problemi etici. Ma con la medicalizzazione abbiamo
assistito alla trasformazione di fenomeni che non appartengono necessariamente alla medicina in
problemi medici. La medicina si è trovata ad inglobare nel suo terreno settori sempre più ampi di
disagio che, per la sua stessa natura, tende a medicalizzare, mentre dovrebbero essere affrontati
con diverse misure.
Il paradosso, drammatico e un po’ beffardo, della medicalizzazione della società è che esso non
produce una comunità sana, ma una società malata. Una società medicalizzata è,
inevitabilmente, una comunità costituita da persone i cui bisogni sanitari aumentano a dismisura,
e l’offerta, inevitabilmente, condiziona la do- manda.
Dall’altro lato infatti vi è il rafforzamento di una medicina specialistica o ultraspecialistica. La
specializzazione della medicina è il segno tangibile del progredire delle conoscenze scientifiche e
del contemporaneo apparire di strumenti diagnostici e terapeutici derivati dalla applicazione
scientifica. Ma la specializzazione è separazione: separazione tra assistenza e terapia con le
conseguenti difficoltà di comunicazione e con una maggiore distanza tra medico e malato e porta
al diffondersi di tecnologie e strumenti sempre più precisi, probabilmente più validi, ma
sicuramente più costosi.
Nello stato sociale la sanità è un servizio pubblico e qualsiasi cittadino dovrebbe poter ricevere
l’assistenza sanitaria di cui ha bisogno indipendentemente dal tipo di attività che svolge. In questo
contesto il medico è abituato ad agire secondo il principio di beneficialità, il paziente richiede il
rispetto del principio di autonomia, il terzo pagante si regola secondo un principio diverso dalla
beneficialità del medico e dell’autonomia del malato: il principio delle terze parti, ovvero della
società, che è, o dovrebbe essere, quello dell’equità. Con l’intervento attivo dello stato in ambito
socio – sanitario prende corpo un rapporto medico paziente non più lineare ma triangolare. Dei
tre principi, diversi tra di loro, autonomia e beneficialità riguardano il bene individuale della
persona, mentre la equità tende al bene comune e, spesso, sono conflittuali. Altrimenti, le scelte
di economia sanitaria tradotte nel concreto significherebbero opportunità di salute offerte ad
alcuni cittadini e sottratte ad altri soprattutto in una Regione, come la nostra, che nei quaranta
anni che ci separano dalla istituzione del SSN ha visto notevolmente modificata la sua
demografia (tabelle 1 e 2) con conseguenti problematiche sociali e sanitarie legate alle
polipatologie, alla cronicità, alla non autosufficienza.
Tabella 1- Popolazione sopra i 65 anni in Umbria,
1978
Tabella 2- Popolazione sopra i 65 anni in Umbria,
2017
Così il medico del SSN, con qualsiasi rapporto di lavoro operi, si trova nella difficile posizione di
essere medico di fiducia del singolo assistito, con tutto ciò che questo comporta in un rapporto
duale e, dall’altra parte, fiduciario del sistema di cui deve garantire funzionamento, efficienza, e
sopravvivenza.
In questo scenario irrompe il concetto di appropriatezza.
- Secondo il dizionario Zingarelli è “appropriato” ciò che risulta adeguato, ad
esempio a una circostanza, preciso, ad esempio in risposta a determinati bisogni,
calzante, soprattutto con riferimento a espressioni verbali o linguistiche, opportuno,
aggiungendo ai significati precedenti una sfumatura di buon senso o buon gusto.
- In generale, al centro del concetto risiede dunque l’idea che un’espressione
verbale o un comportamento, ma anche un’azione, una scelta, una decisione, sia
appropriata quando risulti “adatta, conveniente, giusta” per la situazione in cui si verifica.
- Il concetto di appropriatezza che si è andato sviluppando nell’ambito dei servizi e
dell’assistenza sanitaria trova ovvie radici in questi significati; in termini più specifici, una
cura può considerarsi appropriata quando sia associata a un beneficio netto o, più
precisamente, quando è in grado di massimizzare il beneficio e minimizzare il rischio al
quale un paziente va incontro quando accede a determinate prestazioni o servizi.
Secondo la definizione RAND: una procedura è appropriata se:
- il beneficio atteso, ad esempio un aumento della aspettativa di vita, il sollievo dal
dolore, la riduzione dell’ansia, il miglioramento della capacità funzionale, supera le
eventuali conseguenze negative come mortalità, morbosità, ansia, dolore, tempo
lavorativo perso, con un margine sufficientemente ampio, tale da ritenere che valga la
pena effettuarla. Al contrario, viene considerata inappropriata una procedura il cui rischio
sia superiore ai benefici attesi.
Nel Glossario del nostro Ministero della Salute, infine: L’appropriatezza definisce un intervento
sanitario quale esso sia preventivo, diagnostico, terapeutico, riabilitativo, correlato al bisogno del
paziente o della collettività, fornito nei modi e nei tempi adeguati, sulla base di standard
riconosciuti, con un bilancio positivo tra benefici, rischi e costi.
Peccato che quello stesso Ministero con il Decreto 9 Dicembre 2015, cosiddetto Decreto
Lorenzin, abbia dato una diversa interpretazione al concetto. Si indicava ai medici, per decreto,
confondendo criteri di erogabilità ed appropriatezza, una c.d. appropriatezza prescrittiva per
indagini e prestazioni minuziosamente elencate in 208 esami diagnostici, indagini radiologiche e
prestazioni odontoiatriche, peraltro con macroscopici svarioni sotto l’aspetto clinico e scientifico,
al fine di contenere la spesa, con minaccia di sanzioni patrimoniali ai sanitari prescrittori.
Con questo non si può dire che non ci siano spazi per una maggiore attenzione alle spese.
Proprio nel Maggio di quest’anno l’OMS ha pubblicato il suo primo Essential Diagnostics List, un
catalogo dei test necessari per diagnosticare le condizioni più comuni e una serie di malattie
prioritarie globali. L’elenco è costituito da 113 esami: 58 test elencati sono per il rilevamento e la
diagnosi di una vasta gamma di condizioni comuni, fornendo un pacchetto essenziale che può
costituire la base per lo screening e la gestione dei pazienti e delle principali patologie. I rimanenti
55 test sono progettati per l’individuazione, la diagnosi e il monitoraggio di malattie “prioritarie”
come l’HIV, la tubercolosi, la malaria, l’epatite B e C, il papillomavirus umano e la sifilide. In un
periodo come il nostro della nuova mania della corsa ai test genetici, del consumo sfrenato di
TAC e risonanze è un notevole richiamo alla ragione e alla ragionevolezza. In fondo come
quando una quarantina di anni fa la stessa OMS pubblicò l’elenco dei farmaci essenziali,
intendendo che ve ne fossero di “non essenziali”.
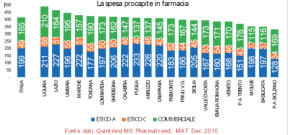
Ed è a proposito di farmaci che se confrontiamo ad esempio i dati per la spesa per farmaci
(tabella 3), che non rappresenta la voce più importante per il FSN, ma quella più facilmente
documentabile, tra le varie regioni, notiamo una variabilità che non trova corrispettivo con i dati di
morbosità e mortalità e ci accorgiamo che ci sono reali spazi di miglioramento.
Se poi confrontiamo (tabella 4) i dati della P.A. di Bolzano (spesa minore) con la media nazionale,
con quelli della Liguria (spesa maggiore) e con quelli dell’Umbria, soprattutto nella prima colonna,
che è quella che incide sulla spesa pubblica, il concetto ne esce rafforzato. Tutto è possibile, a
patto che siano chiari i nostri principi e cioè che:
nazionale, con quelli della Liguria (spesa maggiore) e con quelli dell’Umbria, soprattutto nella
prima colonna, che è quella che incide sulla spesa pubblica, il concetto ne esce rafforzato. Tutto è
possibile, a patto che siano chiari i nostri principi
e cioè che:
Tabella 3- Spesa per farmaci pro capite 2016:
tutte le regioni
- l’appropriatezza, è patrimonio della professione;
- richiede la necessità di applicare il ragionamento clinico e comporta una assunzione di
responsabilità nel rispetto della persona che curiamo, come soggetto unico e irripetibile tenendo
conto della sostenibilità del sistema. È in fondo quello che è scritto nell’Art. 13 del Codice di
Deontologia Medica: Prescrizione a fini di prevenzione, diagnosi, cura e riabilitazione La
prescrizione a fini di prevenzione, diagnosi, cura e riabilitazione è una diretta, specifica, esclusiva
e non delegabile competenza del medico, impegna la sua autonomia e responsabilità e deve far
seguito a una diagnosi circostanziata o a un fondato sospetto diagnostico. La prescrizione deve
fondarsi sulle evidenze scientifiche disponibili, sull’uso ottimale delle risorse e sul rispetto dei
principi di efficacia clinica, di sicurezza e di appropriatezza. Questo articolo è fondamentale
all’interno del codice ed è da ritenere, indubbiamente, punto di snodo dell’intero impianto
codicistico. È stato uno degli articoli maggiormente approfonditi proprio per la significatività degli
elementi contenuti nel testo stesso, primo fra tutti l’introduzione del principio dell’uso appropriato
delle risorse economiche, principio che non può, comunque, condizionare
l’autonomia del medico nelle appropriate scelte diagnostiche e terapeutiche. Si tratta di un
principio voluto proprio perché rispondente a indirizzi e scelte ormai acquisiti a livello nazionale e
internazionale. In questo senso è stata sottolineata la necessità di una equa allocazione delle
risorse economiche a disposizione, anche attraverso la responsabilizzazione del medico,
nell’interesse dell’intera collettività.
Già nel Manifesto di Bioetica Laica del 1996 il quarto principio recitava:
“... Garantire a ogni individuo un accesso a cure mediche che siano dello standard più alto
possibile, relativamente alla società nella quale egli vive e alle risorse disponibili. Si tratta di una
conseguenza di quella idea di equità che ispira i rapporti sociali nelle democrazie moderne, e che
rispetta sia i sentimenti di libertà sia i sentimenti di eguaglianza profondamente diffusi tra i
cittadini... Se all’equità non verrà dato un contenuto reale i progressi delle tecnologie biomediche
rischiano di non diventare accessibili ai membri più deboli della società”. L’appropriatezza così
intesa è prioritariamente un dovere etico e professionale per il me- dico e non può essere imposta
per legge in quanto costituente della professione. È la classe medica che deve rivendicare
l’appropriatezza, e la necessità di fare investimenti veri, uscendo dalla logica secondo la quale il
risparmio è la fonte degli investimenti. Il pareggio di bilancio, per il decisore politico e gli
amministratori, deve essere il mezzo per ottimizzare l’uso delle risorse, non l’unico fine da
perseguire. L’appropriatezza delle cure non genera in assoluto risparmi immediati, ma migliore
assistenza, ed è questo il nostro obiettivo.
E se ciò non bastasse ce lo ricorda la Sentenza della Corte di Cassazione - Sezione Penale, IV -
N. 8254 / 2011:“A nessuno è consentito anteporre la logica economica alla logica di tutele della
salute, né diramare direttive che, nel rispetto della prima, pongano in secondo piano le esigenze
dell’ammalato ... Prima di tutto i medici devono rispondere al loro codice deontologico in base al
quale hanno il dovere di anteporre la salute del malato a qualsiasi altra diversa esigenza e,
pertanto, non sono tenuti al rispetto di quelle direttive laddove esse siano in contrasto con
l’esigenza di cura del paziente, e non possono andare esenti da colpa ove se ne lascino
condizionare, rinunciando al proprio compito e degradando la propria professionalità e la propria
missione a livello ragionieristico”.
*Presidente dell’Ordine dei Medici Chirurghi e Odontoiatri di Perugia